Einleitung
Am 10. Oktober war „Mental Health Day“, der Welttag für psychische Gesundheit. Die World Federation for Mental Health (Weltverband für Psychische Gesundheit, WFMH) hat diesen Aktionstag 1992 ins Leben gerufen, seitdem steht er jährlich im Zeichen eines anderen Themenschwerpunkts. Im Jahr 2021 steht der Mental Health Day unter dem Motto „Mental health care for all: let’s make it a reality“. Die World Health Organization (WHO) weist auf die psychischen Folgen der COVID-19 Pandemie in breiten Teilen der Bevölkerung hin.[1] Das psychische Gesundheit ein Breitenphänomen ist, wird deutlich, wenn man einen Blick in aktuelle Gesundheitsstatistiken wirft: Mit 27,8 % erkranken mehr als ein Viertel der Gesamtbevölkerung jährlich an psychischen Leiden. Angststörungen zählen dabei mit 15,4 % zu den häufigsten Erkrankungen (Rabe-Menssen, Dazer & Maaß, 2021, S. 12).
Neben dem enormen Leiden der Betroffenen und deren Angehörigen belasten Kosten in Milliardenhöhe für Behandlung und durch Produktivitätsverlust die Volkswirtschaft (Weltgesundheitsorganisation & Konferenz über Psychische Gesundheit, 2006, S. 3–4).
Theorie: Psychisch gesund = nicht psychisch krank?
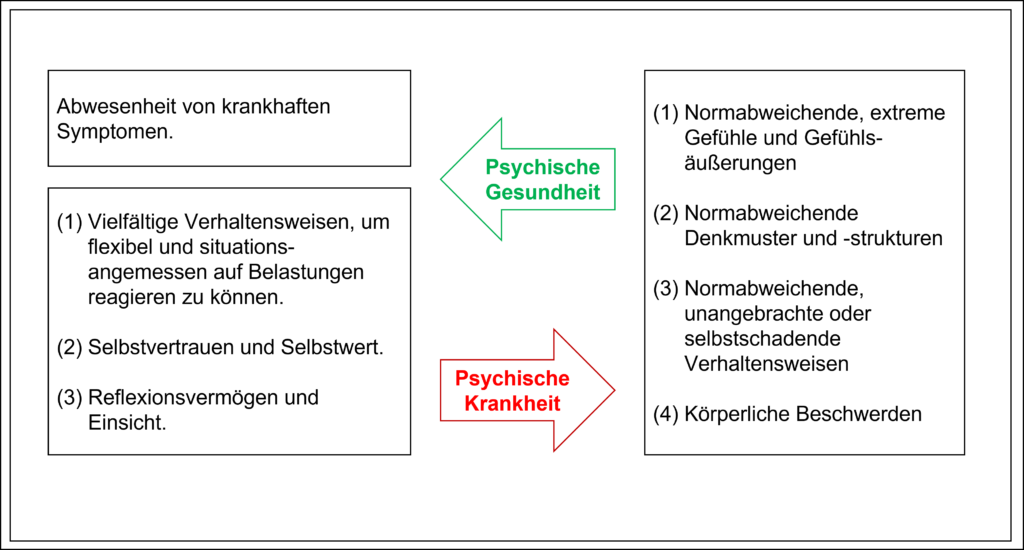
Zunächst einmal drängt sich die Frage auf, was als „gesund“ und was als „krank“ angesehen werden kann. Psychische Gesundheit kann im engeren Sinne definiert werden als die Abwesenheit psychischer Krankheit (Heinz, 2016, S. 17). Was aber ist nun psychische Krankheit? Psychische Krankheit ist nach Heinz (2016) „[…] das Auftreten lebensrelevanter Funktionsstörungen in Kombination mit individuellem Leid oder beeinträchtigter sozialer Teilhabe […].“ (Heinz, 2016, S. 60) Das äußert sich vor allem in Emotionen, Denken, Verhalten und körperlichen Empfindungen (Sheehy & Corunos, 1996, S. 11–12). Betroffene zeigen oft extreme oder unangemessene Gefühle oder das Fehlen angemessener Gefühle. Unstrukturierte, abnorme Denkmuster sind ebenso symptomatisch wie fehlgesteuertes, im jeweiligen gesellschaftlichen Kontext unangebrachtes oder individuell problematisch Verhalten (bspw. Tics, Zwänge, aber auch Prokrastination) (Sheehy & Corunos, 1996, S. 11–12). Außerdem können psychische Störungen auch mit körperlichen Beeinträchtigungen in Zusammenhang stehen, wie Müdigkeit bei Depression oder Herzrasen bei Panikattacken (Sheehy & Corunos, 1996, S. 12). Nun ist es natürlich nicht immer so, dass extreme Gefühlsäußerungen oder Denkmuster als psychisch krank eingestuft werden können. Extreme Traurigkeit kann bspw. bei dem Verlust eines nahestehenden Angehörigen auch über einen längeren Zeitraum hinweg normal sein (Sheehy & Corunos, 1996, S. 11). Krankhaft werden Symptome dann, wenn sie über einen ungewöhnlich langen Zeitraum anhalten, einen extremen Leidensdruck mit gravierendem Einfluss auf den Alltag (bspw. soziale Isolation) haben und hartnäckig und in steigender Intensität anhalten (Sheehy & Corunos, 1996, S. 12–13).
Im therapeutischen Kontext kennzeichnen im Wesentlichen drei Kriterien die psychische Gesundheit: Ein Individuum wird als psychisch gesund angesehen, wenn es (1) über vielfältige Verhaltensweisen verfügt, die situationsangemessen und flexibel bei Belastungen eingesetzt werden können, wenn es (2) über ein gutes Maß an Selbstvertrauen und Selbstwert verfügt und (3) durch Reflexionsvermögen zu Einsicht gelangen kann (Heinz, 2016, 63, 79-81).
Psychische Auffälligkeiten – Wann ist Grund zur Sorge angebracht?
Über die Lebensspanne hinweg verändert sich der psychische Gesundheitszustand fortlaufend. In den verschiedenen Lebensaltern müssen Menschen ihre Bewältigungsstrategien für äußere und innere Anforderungen ständig neu austarieren, was die psychische Gesundheit kurzfristig beeinträchtigen kann (Hurrelmann, 1988, S. 17). So leiden bspw. Jüngere Menschen (18-34 Jahre) häufiger an psychischen Erkrankungen als Menschen zwischen 65 und 79 Jahren (Rabe-Menssen et al., 2021, S. 13). Sie sind in ihrer Lebenssituation charakteristischen Belastungen ausgesetzt, die Risikofaktoren für psychische Erkrankungen sein können. Dazu zählen die erste Liebesbeziehung und die Veränderung des eigenen Körpers in der Adoleszenzphase (bis Mitte 20) sowie wie die beruflichen (bspw. drohender Arbeitsplatzverlust) und familiären Anforderungen (bspw. durch Mutter- oder Vaterschaft) im Erwachsenenalter (Hurrelmann, 1988, S. 87–88; Kestenbaum & Trautmann, 1996, S. 294–295; Person, 1996, S. 333–334).(Rabe-Menssen et al., 2021, S. 14) Ein hohes Risiko für psychische Erkrankungen tritt auf, wenn viele gravierende Veränderungen im Leben zeitgleich passieren und das Verhaltensrepertoire der Betroffenen überfordern (Hurrelmann, 1988, S. 70). Viele Angehörige, die schwierige Lebensphasen an der Seite Betroffener durchlaufen, sorgen sich um ihre Lieben und drängen zur Inanspruchnahme professioneller Hilfe. Doch wann ist diese angebracht, wann durchläuft der Partner oder die Partnerin, die Tochter oder der Sohn nur eine „schlechte Phase“? Dringend handlungsbedürftige Symptome sind folgende:
- Die Betroffenen zeigen suizidales Handeln, also aktive Suizidversuch. Verbale Äußerungen über den gewünschten Tod sind in Zusammenhang mit Drogen- oder Alkoholmissbrauch ebenfalls alarmierend (Sheehy & Corunos, 1996, S. 16).
- Dies gilt auch bei drohender körperlicher Gefahr für den Betroffenen selbst oder andere bei besonders aggressivem Gewaltverherrlichendem Verhalten (Sheehy & Corunos, 1996, S. 16).
Angehörige sollten schnell handeln und die / den Betroffenen in eine psychiatrische Notfallversorgung bringen (Sheehy & Corunos, 1996, S. 16). Weniger offensichtlich sind die „stillere“ Symptome:
- Die betroffene Person reagiert häufig emotional unangemessen auf Situationen (bspw. Wutanfälle, Weinkrämpfe) (Sheehy & Corunos, 1996, S. 17).
- Der / Die Betroffene zeigt eine lang anhaltende und tiefgreifende Verhaltensänderung wie bspw. Interessens- und Freudverlust oder überraschende Übersprungshandlungen (Sheehy & Corunos, 1996, S. 17–18).
- Bei geäußerten irritierenden, bizarren Gedanken wie unerklärlichem Misstrauen oder Angst sollte ebenfalls gehandelt werden (Sheehy & Corunos, 1996, S. 18).
- Für Eltern von Jugendlichen in der Adoleszenz gilt besondere Vorsicht bei sozialem Rückzug der Kinder, absichtlichem destruktivem und gefahrvollem Verhalten, dauerhafter Traurigkeit oder Lethargie, denn diese können Anzeichen einer Depression im Jugendalter sein (Kestenbaum & Trautmann, 1996, S. 296).
- Weiterhin ist für Eltern Aufmerksamkeit geboten bei starken Appetit- und Gewichtsveränderungen ihrer Kinder, Selbstvorwürfen, Vernachlässigung des Aussehens oder ständiger Beschäftigung mit dem Tod (Kestenbaum & Trautmann, 1996, S. 296).
Fazit – Situation in Deutschland
Psychische Krankheit kann jeden treffen – über die gesamte Lebensspanne hinweg. Umso erschreckender ist es, dass das Thema immer noch einer enormen Stigmatisierung unterliegt. Viele Menschen trauen sich noch immer nicht, therapeutische Hilfe anzunehmen aus Angst vor gesellschaftlicher Ausgrenzung (Sheehy & Corunos, 1996, S. 10). Die politischen Maßnahmen, die in der europäischen Erklärung zur psychischen Gesundheit festgelegt wurden, gilt es mit mehr Ernsthaftigkeit und Vehemenz umzusetzen.[2] Neben Aufklärung und Sichtbarkeit, um der Stigmatisierung entgegenzuwirken, hinkt der Aufbau ausreichender medizinischer Versorgungskapazitäten in Deutschland auffällig hinterher. Im Zuge einer Reform für Richtlinienverfahren im Jahr 2017 hat sich die Situation sogar weiter verschlechtert anstatt verbessert: Patienten kommen zwar ggf. schneller an ein Erstgespräch, warten jedoch im Schnitt 4 – 6 Monate auf einen Therapieplatz – je nach Versorgungsdichte auch länger (Rabe-Menssen et al., 2021, S. 73–74). Hier gilt es mehr Niederlassungen zu schaffen, indem das Verfahren zur Aufnahme in das Psychotherapie-Studium erleichtert wird (keine Entscheidung der Aufnahme durch NC) und der Zugang zur psychotherapeutischen Ausbildung erleichtert wird (Senkung der Kosten und Zulassung auch von Fernstudierenden!).
[1] Siehe Kampagne zum Mental Health Day 2021: https://www.who.int/campaigns/world-mental-health-day/2021
[2] Siehe Weltgesundheitsorganisation und Konferenz über Psychische Gesundheit (2006, S. 11-13).
Literatur
Faltermaier, T. (2005). Gesundheitspsychologie (Urban-Taschenbücher, Bd. 571, 1. Aufl.). Stuttgart: Kohlhammer.
Gurland, B. J. & Barsa, J. (1996). Altern und psychische Gesundheit. In F. I. Kass, J. M. Oldham, H. Pardes & Bearbeiter und Herausgeber der deutschen Ausgabe: Wittchen, Hans-Ulrich (Hrsg.), Das große Handbuch der seelischen Gesundheit. Früherkennung und Hilfe bei sämtlichen psychischen Störungen (S. 356–371). Weinheim: Quadriga.
Heinz, A. (2016). Psychische Gesundheit. Begriffe und Konzepte (Horizonte der Psychiatrie und Psychotherapie – Karl Jaspers-Bibliothek, 1. Auflage). Stuttgart: Verlag W. Kohlhammer. Verfügbar unter: http://www.kohlhammer.de/wms/instances/KOB/data/pdf/978-3-17-029936-8_L.pdf
Hurrelmann, K. (1988). Sozialisation und Gesundheit. Somatische, psychische und soziale Risikofaktoren im Lebenslauf (Grundlagentexte Soziologie). Weinheim, München: Juventa-Verl.
Kass, F. I., Oldham, J. M., Pardes, H. & Bearbeiter und Herausgeber der deutschen Ausgabe: Wittchen, Hans-Ulrich (Hrsg.). (1996). Das große Handbuch der seelischen Gesundheit. Früherkennung und Hilfe bei sämtlichen psychischen Störungen. Weinheim: Quadriga.
Kestenbaum, C. J. & Trautmann, P. D. (1996). Normale Entwicklung und größere Probleme in der Adoleszenz. In F. I. Kass, J. M. Oldham, H. Pardes & Bearbeiter und Herausgeber der deutschen Ausgabe: Wittchen, Hans-Ulrich (Hrsg.), Das große Handbuch der seelischen Gesundheit. Früherkennung und Hilfe bei sämtlichen psychischen Störungen (S. 189–308). Weinheim: Quadriga.
Person, E. S. (1996). Die Situation der Frauen in einer Zeit gesellschaftlichen Wandels. In F. I. Kass, J. M. Oldham, H. Pardes & Bearbeiter und Herausgeber der deutschen Ausgabe: Wittchen, Hans-Ulrich (Hrsg.), Das große Handbuch der seelischen Gesundheit. Früherkennung und Hilfe bei sämtlichen psychischen Störungen (S. 329–342). Weinheim: Quadriga.
Rabe-Menssen, C., Dazer, A. & Maaß, E. (2021). Report Psychotherapie 2021 (DPtV – Deutsche Psychotherapeuten Vereinigung e.V., Hrsg.). Zugriff am 13.10.2021. Verfügbar unter: https://www.deutschepsychotherapeutenvereinigung.de/informationen/verbandspublikationen/report-psychotherapie/
Sheehy, M. & Corunos, F. (1996). Was sind psychische Störungen? In F. I. Kass, J. M. Oldham, H. Pardes & Bearbeiter und Herausgeber der deutschen Ausgabe: Wittchen, Hans-Ulrich (Hrsg.), Das große Handbuch der seelischen Gesundheit. Früherkennung und Hilfe bei sämtlichen psychischen Störungen (S. 7–22). Weinheim: Quadriga.
Weltgesundheitsorganisation; Konferenz über Psychische Gesundheit. (2006). Psychische Gesundheit. Herausforderungen annehmen, Lösungen schaffen; Bericht über die europäische ministerielle WHO-Konferenz, [Konferenz über Psychische Gesundheit, 12. bis 15. Januar 2005, Helsinki. Copenhagen: World Health Organization
Beitragsbild: Photo von Marcel Strauss auf Unsplash; URL: https://unsplash.com/photos/fzqxoFJytiE







