Übergewicht und Fettleibigkeit gehören zu den klassischen Wohlstandsphänomenen. Insbesondere in Zeiten der Pandemie sind Kinder und Jugendliche davon bedroht: Home-Schooling, kein Schulsport, zeitweise durften die Kinder und Jugendlichen weder in den Sportverein gehen noch sich draußen auf dem Sportplatz aufhalten. Dafür gab und gibt es zu wenig Bewegung und zu viel Zeit am Computer – auch während des Online-Unterrichtes.
Übergewichtige Kinder werden zu übergewichtigen Erwachsenen. Doch Übergewicht ist nicht nur eine Frage der äußeren Erscheinung oder der Kleidergröße – es hat auch gesundheitliche Auswirkungen wie Bluthochdruck, Diabetes, Schlafapnoe oder erhöhte Cholesterinspiegel bzw. die Entwicklung des Metabolischen Syndroms. Und all dies ist assoziiert mit einer erhöhten Erkankungsrate (Morbidität) und Sterblichkeit (Mortalität).
Metabolisches Syndrom
Auch als Wohlstandsphänomen bezeichneter Komplex, der auf dem Zusammentreffen von stammbetonter Fettleibigkeit, mangelhafter Cholesterinwerte, Bluthochdruck und Zuckerstoffwechselstörungen beruht (Herold, 2015, S. 720).
Zudem legen mehrere Studien nahe, dass Adipositas und das Metabolische Syndrom in Zusammenhang stehen mit dem Auftreten von Depressionen. Das gilt insbesondere für Frauen (Moazzami, Lima, Sullivan, Shah & Bremner, 2019, S. 590; DGJK, 2021).
Definition und Diagnose
Nach der WHO wird Adipositas (Fettleibigkeit) durch den Body-Mass-Index (BMI) definiert. Dieses Maß steht für das Verhältnis von Körpergröße zu Gewicht. Mit einem BMI ab 30 kg/m2 leidet man unter einer Adipositas (Deutsche Adipositas Gesellschaft, 2021). Allerdings hat dieses Maß Tücken, denn es ist abhängig von Geschlecht und Alter (Hebebrandt, Mühlig & Barth, 2015, S. 275). Außerdem berücksichtigt es nicht, wie das Gewicht zustande kommt, da es nicht zwischen Fettmasse und Muskelmasse unterscheidet. So sind beispielsweise die Box-Brüder Wladimir und Vitali Klitschko nach dieser Definition übergewichtig (BMI-Rechner, 2021).
Für Kinder und Jugendliche wählt man eine andere Messung über Perzentilen, die Eltern aus den Untersuchungen der Kinder beim Kinderarzt oder bei der Kinderärztin in Bezug auf das Wachstum bekannt sind.
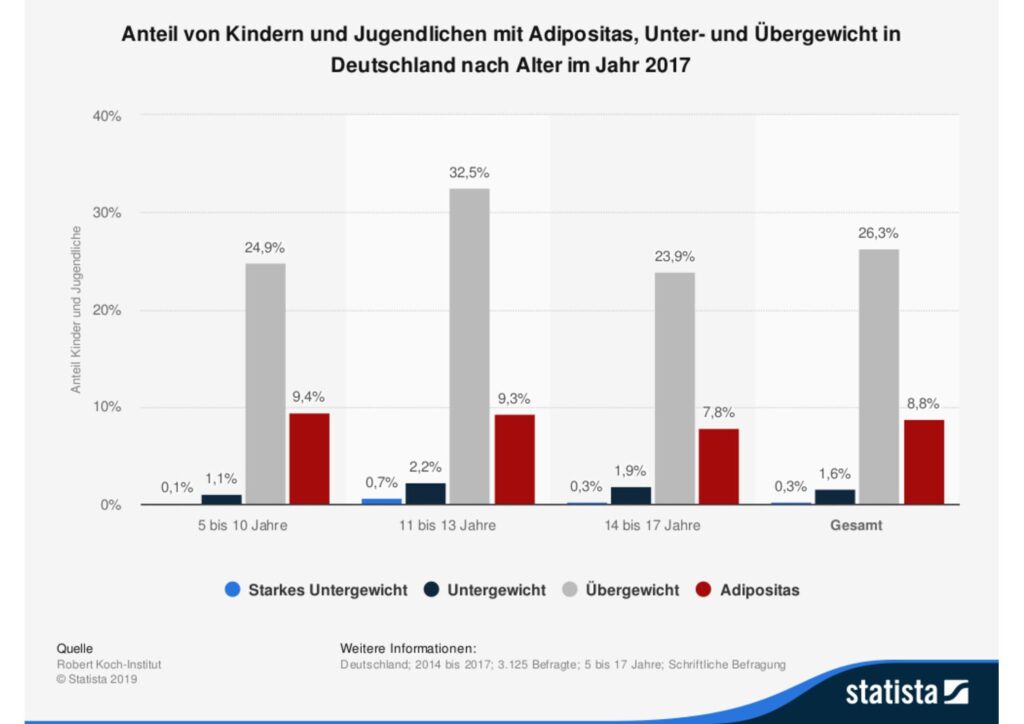
Eine Studie des Robert-Koch-Instituts aus dem Jahr 2017 zeigte, dass im Durchschnitt 9% der Kinder und Jugendlichen in Deutschland adipös waren und zwischen 24 und 32% immerhin übergewichtig (Statista, 2019b).
Ursachen
Warum werden Kinder und Jugendliche immer dicker? Darüber haben sich im Laufe der Zeit viele Meinungen in der Bevölkerung gebildet. Einige Gründe wurden bereits erwähnt. Hinzu kommt der Anlage-Umwelt-Aspekt. Hebebrandt et al. (2015) unterteilen Umweltfaktoren und Prädispositionen (S. 277-279).
Die Umwelt
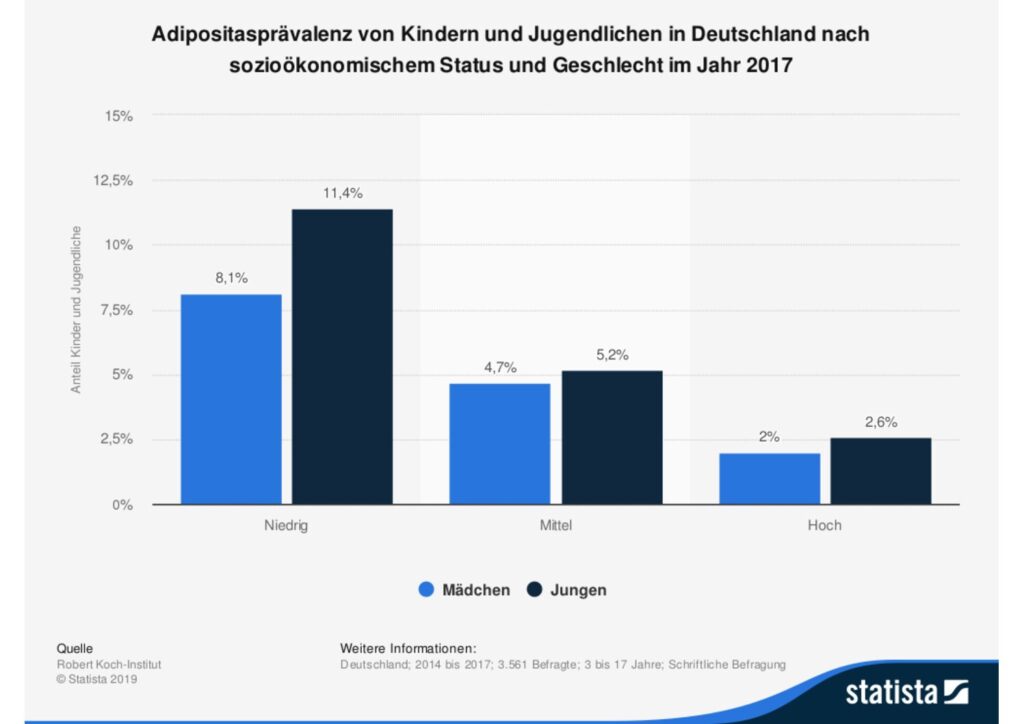
Das Nahrungsangebot hat sich in den letzten 20 Jahren deutlich verändert. Fast-Food-Produkte sind leichter zugänglich, und die Energiedichte von Fertigprodukten steigt, ohne den Sättigungsgrad zu erhöhen. Auch gemeinsame Mahlzeiten sind in unserer stressigen Welt seltener geworden. Vor 20 Jahren waren Kinder und Jugendliche aktiver als heute, wo viele ihre Zeit vor dem Computer verbringen und auch längere Unterrichtsszeiten – Stichwort „Ganztagsschule“ – zu einer Verringerung der Bewegung führen können. Studien aus den USA weisen darauf hin, dass der sozioökonomsiche Status einen Einfluss auf die Entwicklung einer Adipositas haben könnte (Hebebrandt, 2015, S. 278). Wie die Ergebnisse einer Befragung des Robert-Koch-Institutes zeigen, kann auch für Deutschland ein Zusammenhang zwischen sozialer Herkunft und Adipositas beobachtet werden (Statista, 2019a).
Die Gene
Ein häufiger Satz unter Biologinnen und Biologen, wenn es um erfolglose Abnehmversuche geht, lautet: „Tja, gegen die Genetik kommt man halt nicht an!“ Das hört sich zwar wenig charmant an, scheint jedoch teilweise in Bezug auf Übergewicht und Adipositas zu stimmen. Eine elterliche Adipositas gilt als größter Risikofaktor für eine Adipositas bei ihren Kindern (Hebebrandt et al., 2015, S. 278). Allerdings muss auch hier berücksichtigt werden, dass adipöse Eltern ihre Kinder auch im Hinblick auf Essgewohnheiten beeinflussen und die Rolle der Gene nicht abschließend geklärt ist.
Wie können Kinder und Jugendliche therapiert werden und abnehmen?
Die Ernährungswissenschaften bieten eine Vielzahl von Informationen an, welche Ernährungsweise beim Abnehmen unterstützt. Auch der Bereich Bewegung hält viele körperfreundliche Möglichkeiten bereit, sei es Spazierengehen, Wandern oder Schwimmen.
Für Kinder und Jugendliche kommt die S3-Leitlinie zur Therapie und Prävention der Adipositas im Kindes- und Jugendalter zum Tragen (DGKJ, 2019). Unterschiedliche Fachgesellschaften geben hier wissenschaftlich fundierte Empfehlungen. So stellt die Leitlinie (2019) fest, dass eine alleinige Ernährungsumstellung nur geringe langfristige Erfolge erzielen kann (S. 29). Trotzdem ist die der Grundbaustein, wobei fett- und zuckerhaltige Lebensmittel und Getränke stark reduziert werden sollten. Außerdem empfiehlt die Leitlinie 90 Minuten Bewegung pro Tag (S. 33).
Aus verhaltenstherapeutischer Sicht ist entscheidend, welche Verhaltensänderung langfristige Erfolge erzielen kann und wie sie umgesetzt wird. Besonders wichtig sind die verhaltensändernden Maßnahmen, die letztlich sicherstellen sollen, dass die Effekte von Dauer sind. Eine flexible Kontrolle des Essverhaltens, Belohnung und Lob als Motivatoren und Unterstützung durch die Familie werden sowohl von den deutschen als auch von den amerikanischen Fachgesellschaften als Schlüssel zum langfristigen Erfolg genannt.
Interessant ist in diesem Zusammenhang auch das Ergebnis einer Studie zur Aufmerksamkeitsverzerrung in Bezug auf Lebensmittel bei adipösen und normalgewichtigen Kindern. Werthmann et al. (2015) kontrollierten dabei die Augenbewegungen der Kinder. Zwar zeigte sich kein bedeutender Unterschied bezüglich der Aufmerksamkeit zwischen übergewichtigen und normalgewichtigen Kindern – normalgewichtige Kinder richteten ihre Aufmerksamkeit ebenso lange und häufig auf Lebensmittel wie übergewichtige Kinder. Allerdings konnte festgestellt werden, dass die ständige Verfügbarkeit der Reize dazu führte, dass Kinder schlechter abnahmen und in manchen Fällen sogar zunahmen (S. 1129). Man könnte also sagen, dass allein dadurch, dass man Lebensmittel sieht, ein großes Bedürfnis erzeugt wird zu essen. Man bekommt Appetit. Für die Therapie der betroffenen Kinder und Jugendlichen könnte dies aus psychologischer Sicht bedeuten, dass ein wichtiger Baustein ist, Essen auch visuell nicht verfügbar zu machen.
Die amerikanische Leitlinie zur Behandlung adipöser Kinder stellt klar, dass besonders Kinder im Vorschulalter profitieren, wenn sie in Gruppensettings professionell angeleitet werden durch psychologisches und medizinisches Fachpersonal (Small & Aplasca, 2016, S. 184). Hier können die Kinder auch Selbstwirksamkeit und Resilienz, also Widerstandsfähigkeit, erlernen (Small & Aplasca, 2016, S. 185).
Fazit
Die Behandlung einer Adipositas oder eines Übergewichtes ist bereits im frühen Alter sinnvoll, um Folgeerkrankungen nicht erst entstehen zu lassen. Dabei bietet sich für Kinder und Jugendliche ein Gruppensetting an, das bereits im Vorschulalter begonnen werden sollte. In jedem Fall ist eine Kombination aus Bewegung, Ernährungsumstellung und psychologischer Intervention angeraten, um eine Gewichtsreduktion dauerhaft zum Erfolg werden zu lassen.
Literatur
American Psychological Association (2020). Summary of the Clinical Practice Guideline of Multicomponent Behavioral Treatment of Obesity and Overweight in Children and Adolescents. American Psychologist, Vol. 75, No. 2, p. 178-188. http://dx.doi.org/10.1037/amp0000530
BMI-Rechner.net (2021). BMI für Sportler und Bodybuilder. https://www.bmi-rechner.net/artikel/bmi-sportler.htm.
Deutsche Adipositas Gesellschaft (2021). Definition von Adipositas und Übergewicht. https://adipositas-gesellschaft.de/ueber-adipositas/definition-von-adipositas/
DGKJ (2021). Elterninformationen Übergewicht. https://www.dgkj.de/eltern/dgkj-elterninformationen/elterninfo-uebergewicht
Esser, G. (Hrsg.) (2015). Klinische Psychologie und Verhaltenstherapie bei Kindern und Jugendlichen. Stuttgart: Thieme Verlag.
Evidenzbasierte (S3-)Leitlinie der Arbeitsgemeinschaft Adipositas im Kindes- und Jugendalter (AGA) der Deutschen Adipositasgesellschaft (DAG) und der Deutschen Gesellschaft für Kinder- und Jugendmedizin (DGKJ) (2019), Therapie und Prävention der Adipositas im Kindes- und Jugendalter. https://www.awmf.org/uploads/tx_szleitlinie/050-002I_S3_Therapie-Praevention-Adipositas-Kinder-Jugendliche_2019-11.pdf
Herold, G. (2015). Innere Medizin. Köln: Herold.
Hebebrandt, J., Mühlig, Y. & Barth, N. (2015). Adipositas. In G. Esser (Hrsg.), Klinische Psychologie und Verhaltenstherapie bei Kindern und Jugendlichen (S. 275-280). Stuttgart: Thieme Verlag.
Moazzami, Lima, Shah, Sullivan & Bremner (2019). Independent and Joint Association of Obesity and Metabolic Syndrome with Depression and Inflammation. Health Psychology, Vol. 38, No. 7, p. 586-595. http://dx.doi.org/10.1037/hea0000764
Small, L. & Aplasca, A. (2016). Child obesity and mental health: A complex interaction. Child and Adolescent Psychiatric Clinics of North America, Vol. 25, p. 269-282. http:/dx.doi.org/10.1016/j.chc.2015.11.008
Statista (2019a). Adipositasprävalenz von Kindern und Jugenldichen in Deutschland nach sozioökonomischem Status und Geschlecht im Jahr 2017. https://de.statista.com/statistik/daten/studie/1071138/umfrage/adipositaspraevalanz-von-kindern-in-deutschland-nach-geschlecht-und-alter/
Statista (2019b). Anteil von Kindern und Jugendlichen mit Adipositas, Untergewicht und Übergewicht in Deutschland nach Alter im Jahr 2017. https://de.statista.com/statistik/daten/studie/1070845/umfrage/kinder-und-jugendliche-mit-gewichtsproblemen-in-deutschland-nach-alter/
Werthmann, J. Jansen, A., Vreugdenhil, A. C. E., Nederkoorn, C., Schyns, G. & Roefs, A. (2015). Food Through the Child´s Eye: An Eye-Tracking Study on Attentional Bias for Food in Health-Weight Children and Children with Obesity. Health Psychology, Vol. 34, No. 12, p. 1123-1132.
Beitragsbild(Quelle): pencilparker auf pixabay.com